Cuatro décadas de avances en trasplante renal en el Reina Sofía
40 Aniversario del Programa
El hospital cordobés realizó su primer injerto de riñón el 6 de febrero de 1979 y desde entonces se han ampliado las técnicas, los fármacos inmunosupresores y el perfil del receptor
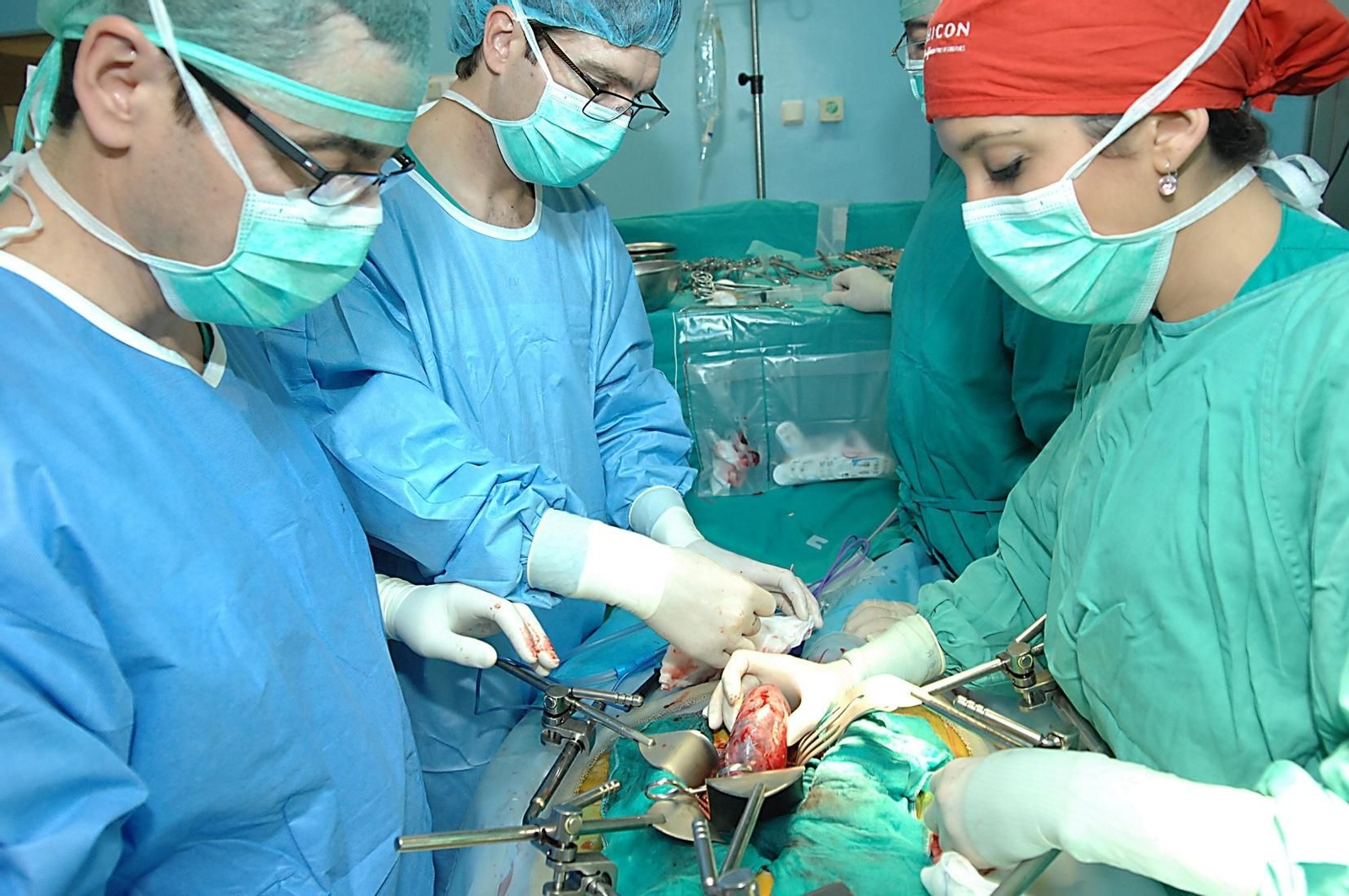
Llevaban mucho tiempo esperando y preparándose para ello y, por fin, el 6 de febrero de 1979 los profesionales del Hospital Reina Sofía pudieron enfrentarse a su primer trasplante. El próximo martes se cumplirán 40 años de ese hito que ha dejado una impronta en el centro cordobés y ha marcado el camino que había que seguir desde entonces.
El paciente que hizo historia fue Miguel Berni, un hombre de 32 años con un problema renal grave. Aunque todo transcurrió de forma normal durante la operación, el joven sufrió un rechazo hiperagudo, hubo que retirarle el riñón trasplantado y finalmente falleció ocho años después. La experiencia fue un fracaso relativo ya que la hazaña abrió una puerta y despertó las ganas de superación y de investigación de los profesionales del Reina Sofía.
Cuatro décadas dan para muchos avances: ha habido cambios técnicos, en la Medicina y en el tipo de paciente susceptible de ser trasplantado. El jefe de Sección de Trasplante Renal del Reina Sofía, Alberto Rodríguez Benot, explica que los medicamentos que había en aquella época para prevenir el rechazo eran muy limitados mientras que los de ahora son mucho más potentes y precisos. Además, “tenemos un mayor conocimiento de la inmunología del trasplante y podemos enfrentarnos mejor a los posibles problemas que haya con más herramientas, tanto de dignóstico como de fármacos”, explica el nefrólogo.
En esa línea, indica que al principio, entre el 30% y el 40% de los pacientes sufría rechazo. Ahora esa tasa ha bajado al 10%. Además, “hoy hay herramientas de análisis y biopsia para catalogar bien el tipo de rechazo y poner el mejor tratamiento disponible", por lo que "hoy en día es raro que se pierda un riñón" por esto, puntualiza.
Sin embargo, a lo largo de estos años “hemos aprendido que hay otro tipo de rechazo, el crónico, que ocurre a lo largo del tiempo y que puede tener causas diferentes pero una de ellas es que los enfermos no sigan bien el tratamiento inmunosupresor o lo abandonen”. En este sentido, el especialista del Reina Sofía hace referencia a la tasa de retransplante: en el hospital cordobés más de la mitad de los pacientes que esperan un riñón ya se han trasplantado previamente. Los datos son muy parecidos en el resto de Andalucía.
Por otro lado, ha cambiado mucho el perfil de la persona que se trasplanta. Rodríguez Benot explica que cuando se empezó con el programa renal, los pacientes que entraban en lista de espera eran muy escogidos, jóvenes y sin ninguna patología añadida, de los que "se esperaba que los resultados pudieran ser buenos en el sentido de supervivir muchos años”.
Por el contrario, en la actualidad el margen es mucho más amplio ya que se trasplanta a “pacientes diabéticos, con problemas de corazón, anticoagulados, que han tenido algún cáncer en algún momento de su vida pero lo han superado... y además hoy no hay límite de edad para trasplantarse; no miramos el carné de identidad, sino que no tenga ninguna enfermedad grave o que le limite el trasplante”. De hecho, el doctor asegura que hay personas con 79 años en lista de espera y a nivel andaluz se han hecho trasplantes a algunas con más de 80.

El especialista señala que la causa del ingreso en diálisis de casi el 20% de los enfermos que reciben un riñon es la diabetes, mientras que otro 20% tienen diabetes en el momento del trasplante (aunque no es la causa de éste). También han cambiado las enfermedades que provocan la entrada en diálisis y como consecuencia de eso, trasplantarse. Hace 40 años las principales causas eran enfermedades poco frecuentes como glomerulonefritis y poliquistosis. En la actualidad, los dos motivos centrales son la diabetes y la hipertensión, “que son dos enfermedades prevenibles antes de que den problemas de riñón”.
“Todos deberíamos ser conscientes” de los peligros que conlleva padecer estas patologías, asevera Rodríguez Benot. Por su parte, “la sanidad debería establecer protocolos de prevención para evitar que la diabetes y la hipertensión lleguen a diálisis y después a un trasplante”.
Al respecto, el doctor indica que “la enfermedad renal crónica que tenemos hoy en día es una epidemia y está viéndose no solo en España sino también en Europa y en todo el mundo como consecuencia de los hábitos de vida que tenemos en los países desarrollados”, agrega.
Una de las ventajas que tiene el trasplante renal es que ofrece la posibilidad del donante vivo. En el Reina Sofía el primero de este tipo se hizo en 1985 y desde entonces se han realizado 49 de un total de 1.726. Rodríguez Benot explica que hay otros países como EEUU o el norte de Europa en los que la tasa de trasplante de vivo es casi la mitad de los que se hacen, pero hay que tener varias consideraciones. En primer lugar, esta tipología se practica solo cuando no hay alternativa de cadáver y “tenemos la suerte de tener en Córdoba la tasa por millón de población más alta de donantes, por lo tanto al haber más donantes que fallecen, no hay esa presión de tener que hacerlo de vivo”.
Por otro lado, la donación de vivo implica la solidaridad de la persona que se ofrezca y también tiene que haber compatibilidad con el receptor. De hecho, “para los cerca de 50 trasplantes de vivo que hemos hecho en Córdoba, hemos tenido que estudiar a casi 200 donantes, lo que refleja que no todas las parejas que se ofrecen pueden serlo”. Por lo tanto, en esta modalidad finalmente solo pueden trasplantarse una de cada cuatro parejas que se estudian.
Otra tipología son los trasplantes cruzados. En este sentido, el doctor puntualiza que en el Reina Sofía hay varias parejas apuntadas, pero aún no se ha llevado a cabo ninguna intervención de este tipo porque es difícil que aparezca alguien compatible ya que no solo dependen del grupo sanguíneo sino también de los anticuerpos contra otros tejidos humanos.
Entre los avances que ha habido en el hospital cordobés está la realización del primer trasplante de grupo sanguíneo incompatible. “Antes era una contraindicación absoluta, pero hoy en día ya hay fármacos que permiten quitar los anticuerpos contra los grupos sanguíneos y trasplantar a otros enfermos”, manifiesta Rodríguez Benot. La operación que se hizo en Córdoba fue de vivo y el riñón procedía de la mujer del paciente, que había sido trasplantado previamente.
Las líneas prioritarias de investigación enfocadas a estas intervenciones son varias. La primera se centra en fármacos para prevenir el rechazo. La segunda se dirige al tratamiento de aquellos enfermos –los hiperinmunizados– que han recibido un trasplante y han desarrollado anticuerpos contra tejidos humanos. Una tercera línea se relaciona con un fármaco que está en fase experimental y que sirve para desensibilizar o quitar los anticuerpos que tienen las personas y permitir que se puedan trasplantar.
Por último, el jefe de Sección de Trasplante Renal del Reina Sofía señala que el centro cordobés tiene una línea de investigación, cuya puesta en marcha está más lejana, que es el desarrollo en laboratorio de un riñón, al que se le quitan las células y se le ponen las del enfermo, por lo que queda un órgano idéntico a la persona que podría recibirlo.
También te puede interesar