El Hospital Reina Sofía monitoriza a 1.350 diabéticos que usan el sistema flash
Sanidad
Las enfermeras educadoras enseñan el uso de este método de medición de glucemia, más ágil que los glucómetros capilares y que da mayor calidad de vida a los pacientes

El servicio de Endocrinología del Hospital Reina Sofía monitoriza a más de 1.300 personas diabéticas que utilizan el sistema flash de medición de glucosa. Todas ellas han aprendido el uso de este método a través de videollamadas dirigidas por las enfermeras educadoras de la unidad.
El coronavirus ha hecho que estas sesiones, que en principio –antes de la pandemia– comenzaron a desarrollarse de manera presencial, hayan tenido que reinventarse de forma virtual. En ellas, a los pacientes se les enseña en qué consiste el sistema flash, por qué partes está compuesto, cómo implantarlo y cómo hacer las mediciones, a la vez que se resuelven dudas.
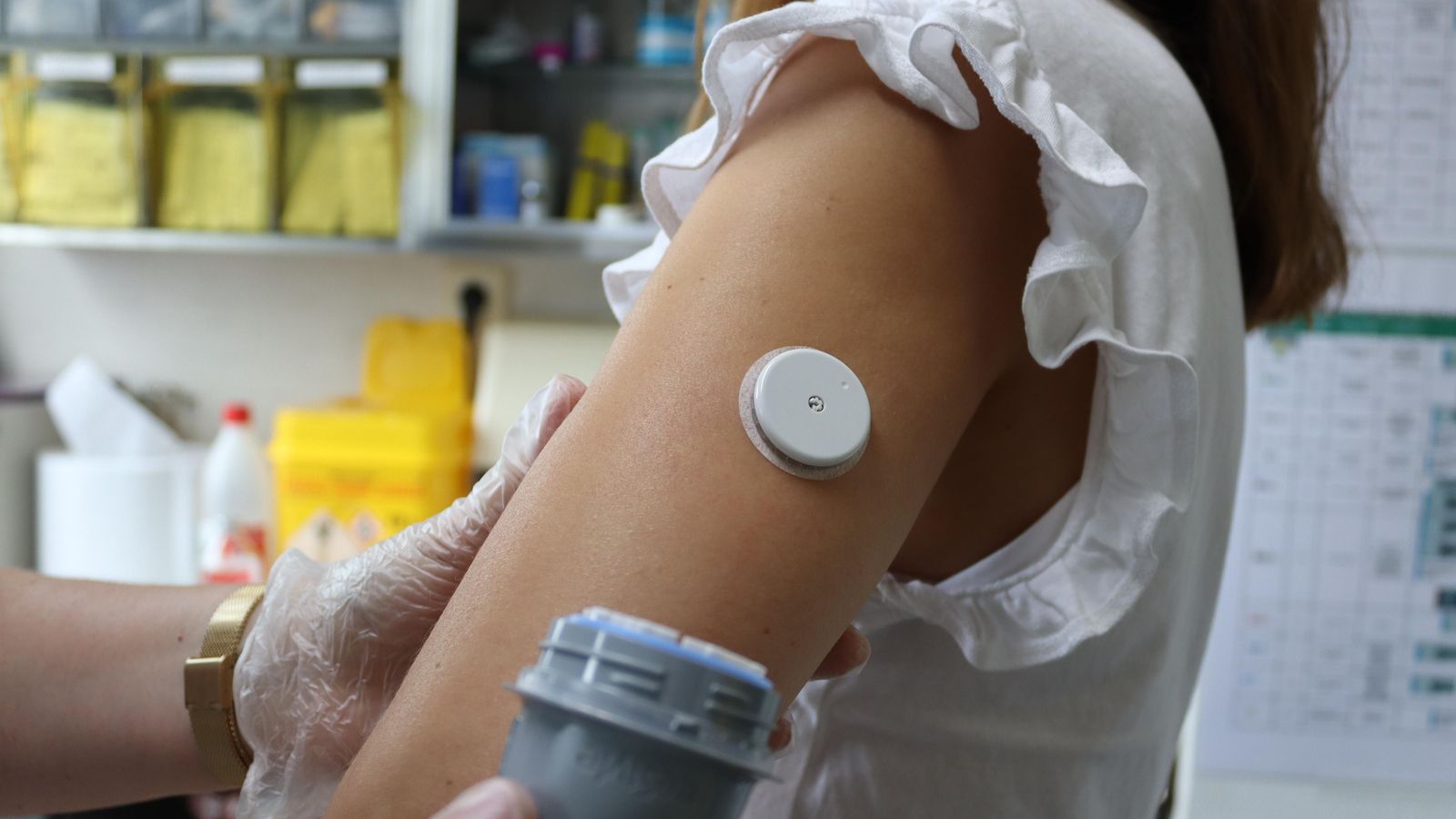
Este método sirve para medir la glucosa en los pacientes pero, a diferencia de los glucómetros capilares (con los que había que pincharse en el dedo), este dispositivo se coloca en el brazo y permite medir la glucosa en el líquido intersticial. El endocrino del Reina Sofía Ángel Rebollo explica que los datos que se obtienen son "muy parecidos" a los de la glucemia capilar, pero la ventaja es que la lectura se realiza pasándose por el brazo un lector especial o un móvil con tecnología NFC (la que se usa para los pagos contactless).
El dispositivo consta de dos partes: el sensor, que tiene un filamento subcutáneo que se pone en el brazo de forma sencilla, y el lector. Cada persona se lo puede poner por sí misma, aunque necesita un adiestramiento por parte de Enfermería del Reina Sofía porque, además, hay que cambiarlo cada 14 días.
El sistema flash muestra una gráfica que "da una tendencia" y dice si la glucemia está subiendo, se mantiene o baja. "Eso es muy útil para que los pacientes tomen decisiones sobre el tratamiento que tienen que utilizar", indica el doctor.
Con esto, cada diabético se ahorra entre cuatro y seis pinchazos diarios. Además, "antes era como si cada paciente pudiera ver su historia en fotos, mientras que ahora puede ver una película" ya que "tiene la información a su alcance de manera continua". Esto se debe a que el sensor no solo proporciona los datos del momento en el que se realiza la lectura, sino también de las ocho horas previas. Por lo tanto, "ha supuesto una revolución" tanto para los pacientes como para los especialistas.
La sanidad pública andaluza comenzó a financiar este sistema en 2018 y primero se ofreció a los menores de 18 años con diabetes tipo 1. Luego se amplió a grupos prioritarios como las personas con más hipoglucemia, con discapacidad intelectual o física que le impidiera hacerse los controles en el dedo y mujeres embarazadas o que estuvieran intentándolo.
Más tarde se incorporó al resto de pacientes con diabetes tipo 1 y desde noviembre de 2020 la subvención del sistema también se da a las personas con diabetes secundaria a patología pancreática (con fibrosis quística, tumores en el páncreas…).
Con el covid "ha habido algo de dificultad" porque "tuvimos que adaptar nuestra forma de trabajar" de lo presencial a la vía telemática. "Esto ha supuesto un gran esfuerzo por parte de Enfermería y también de los pacientes", indica el doctor Rebollo.
A lo largo de la pandemia, las enfermeras educadoras han formado a 1.348 pacientes mediante sesiones telemáticas sobre el uso del sistema flash en grupos de unas 15 personas. Esos pacientes son todos los que usan este método monitorizados por el Reina Sofía, aunque luego ha habido algunos que renunciaron a él porque no les satisfacía y han vuelto al sistema tradicional.
El especialista aclara que la medición se hace de la glucemia intersticial, que es diferente de la glucemia en sangre, por lo que hay una pequeña variación que se ha reducido conforme se ha perfeccionado el sistema. Según apunta, los primeros días que se empieza a utilizar esa diferencia es más grande que cuando el sensor lleva más tiempo puesto y, por otro lado, "en valores extremos no es tan fiable".
Luego, tiene el inconveniente "típico de las cosas que se ponen en la piel", por lo que "hay que tener cuidado a la hora de no darse golpes y cuidarse especialmente con la llegada del calor y la sudoración para que no se despegue".
"Nuestra sensación es que los pacientes están muy contentos porque tienen más comodidad y más información", manifiesta el doctor. Por otro lado, a los especialistas este sistema les proporciona más datos "para poder optimizar el tratamiento de los pacientes" y ser "más eficaces".
La labor de Enfermería
Marisa Calle es una de las enfermeras educadoras del servicio de Endocrinología. Su primer contacto con el sistema flash fue en 2018, cuando estaba en Pediatría, y en 2019 pasó a Endocrinología de adultos. Según recuerda, para enseñar su correcto uso se estaban haciendo grupos de unas 15 personas que acudían a las aulas del semisótano del hospital, pero "llegó la pandemia y tuvimos que reestructurarnos". Al principio, hubo bastante demora por temas logísticos que se resolvió cuando pudieron empezar a usar la aplicación web Circuit (la plataforma que usa la Junta de Andalucía) para hacer videoconferencias, de forma que ahora mismo no hay lista de espera para acceder a estas lecciones.
Como primer paso, las enfermeras educadoras envían un correo electrónico muy gráfico y con enlaces a cada paciente con los pasos a dar para acceder al sistema Circuit y a la sesión concreta. "Al principio los pacientes son reacios a hacerlo por videoconferencia porque les da miedo ponerse el sensor ellos solos", señala esta profesional, aunque "no hace falta tener ningún conocimiento sanitario para su implantación, es muy fácil".
La sesión –de alrededor de una hora de duración– consiste en una presentación aprobada por el Plan Integral de Diabetes de Andalucía y por la Sociedad Andaluza de Endocrinología, Diabetes y Nutrición, seguido de un vídeo realizado por Marisa Calle y su compañera Carmen González. En esa reunión virtual les explican las flechas de tendencia "por si tienen que atajar una hipoglucemia o una hiperglucemia" y responden dudas sobre qué pasa si se caen los sensores, si duele o molesta.
En el caso de mayores que no sepan utilizar las nuevas tecnologías o personas que no tengan acceso a ellas, las citan en la consulta para que también tengan la oportunidad de aprender y probar este método.
En general, los pacientes están "contentos y refieren que ha mejorado su calidad de vida de forma considerable", aunque hay algunos, sobre todo los mayores, que no se adaptan, mientras otros prefieren no usarlo en verano.
Este aparato ha supuesto "un manejo de la diabetes que no se podía conseguir pinchándose las capilares", aclara esta enfermera. Ahora, "se hacen las capilares solo cuando no coincidan los síntomas que tengan ellos con lo que les está diciendo el lector o el móvil".
Las mediciones realizarse ser al menos cada ocho horas para que el sistema construya una gráfica de la evolución de la glucosa las 24 horas. El paciente también puede activar una alarma para que el aparato lo avise en el caso de que supere o baje del umbral de glucemia marcado.
La experiencia de los pacientes
Jesús Reina tiene diabetes LADA (diabetes autoinmune latente del adulto), un tipo poco frecuente y que suele debutar tarde; de hecho, en su caso fue a los 28 años y salió a la luz en una revisión médica de la empresa en la que trabaja. Él es uno de los pacientes que este año ha comenzado a utilizar el sistema flash monitorizado desde el Hospital Reina Sofía.
Para Jesús ha supuesto un gran avance ya que ha logrado bajar un 10% la hemoglobina glicosilada, un parámetro que refleja cómo ha sido el control de la diabetes los tres meses anteriores a la realización del análisis. "Al usar el sistema flash he notado cosas que no hacía bien y ahora sí las hago", explica. Por ejemplo, antes se pinchaba después de comer y con este nuevo sistema se ha dado cuenta de que tiene que hacerlo cuando empieza a comer para que no se produzcan picos en los niveles de glucosa e insulina.
Otra de las ventajas es que es "más dinámico" y hay una "mayor comodidad a la hora de ir a cualquier sitio" ya que no hay que llevar las tiras, el medidor y las agujas ni desinfectar la zona antes del pinchazo. En su caso, no necesita ni siquiera llevar el lector ya que puede usar su móvil para ello mediante una aplicación.
También te puede interesar








